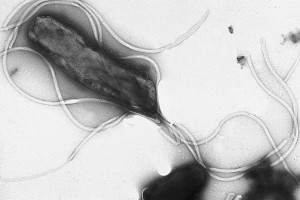
L’Helicobacter Pylori (HP) è un batterio a forma di elica, che si annida nelle cellule della mucosa dello stomaco.L’HP infetta solamente l’uomo ed è trasmesso da persona a persona probabilmente per via oro-orale (contatti diretti, goccioline di saliva) o oro-fecale (ad esempio le mani non adeguatamente lavate prima della manipolazione degli alimenti). L’unica prevenzione possibile consiste nel rispetto delle normale abitudini igieniche (lavarsi le mani prima di manipolare o mangiare gli alimenti, uso individuale degli strumenti per la pulizia della bocca, ecc) non potendo “isolare” il soggetto infettante perché può trasmettere per anni l’infezione e spesso non presenta disturbi. HP è diffuso in tutto il mondo con percentuali che variano secondo alcune caratteristiche genetiche e soprattutto del livello socio-economico della popolazione (nei paesi poveri la sua diffusione raggiunge percentuali altissime). L’infezione si acquisisce in età pediatrica e persiste nell’età adulta.
Gli esseri umani possono ospitare per anni l’HP nel proprio stomaco senza avere disturbi, altri possono soffrire di una gastrite o di ulcera duodenale. Alcuni microrganismi vivono per lungo tempo nel nostro corpo e poi improvvisamente, causano dei disturbi. Una malattia dovuta ad infezione si verifica quando si altera l’equilibrio tra fattori aggressivi del microrganismo (quantità infettante, virulenza) e fattori difensivi dell’ospite (caratteristiche razziali, capacità di difendersi dalle infezioni – variabile da individuo ad individuo e nella stessa persona nel corso del tempo -, presenza di altre malattie, assunzione di alcuni medicinali).
Il ruolo svolto dall’HP nel determinare altre malattie dello stomaco, anche a distanza di anni dall’infezione, è ancora più difficile da dimostrare perché intervengono anche altri fattori (genetici, ambientali, alimentari, abitudini di vita, fumo di sigaretta, farmaci) che possono agire anche indipendentemente dall’infezione. La diffusione famigliare dell’infezione è frequente.
Danni mucosali :
Sono stati riconosciuti due tipi di danno mucosale indotti dall’ HP:
1) gastrite cronica attiva antrale- predominante correlata con la malattia ulcerosa peptica (rischio di ulcera duodenale 90% vs ulcera gastrica 25%)
2) gastrite cronica atrofica corpo-predominante correlata ad un aumentato rischio di adenocarcinoma e di MALT linfoma. La distribuzione della gastrite nelle differenti aree dello stomaco, riflette sovente la complessa interazione tra processo infiammatorio indotto dal batterio stesso e secrezione acida gastrica. Infatti nei soggetti con un elevato output di acido, la gastrite rimane localizzata all’ antro, anche se l’ aumentata secrezione acida facilita la formazione di aree di metaplasia gastrica a livello duodenale, con possibilità di sviluppare un quadro di ulcera duodenale. Viceversa nei soggetti che presentano ipocloridria, la gastrite tende ad estendersi (gastrite multifocale) e a progredire verso l’ atrofia.
Manifestazioni cliniche:
L’associazione tra dolori addominali ricorrenti (DAR) ed infezione da HP è stato da sempre argomento molto dibattuto. Studi recenti hanno confermato l’assenza di tale associazione riportando una prevalenza di infezione da HP simile in bambini con DAR rispetto a bambini asintomatici. Diversi altri sintomi G.I. (dispepsia, rigurgiti, disconfort addominale, flatulenza, nausea, etc. etc.) sono stati messi in relazione all’ infezione da HP ma anche in questo caso il nesso di causalità non è dimostrato. Negli ultimi anni si è studiato molto sul potenziale ruolo dell’H. pylori nella patogenesi di patologie a sede extraintestinale. In età pediatrica l’unica manifestazione extragastrointestinale per cui vi è indicazione allo screening in atto, è l’ anemia sideropenica refrattaria al trattamento marziale. Studi recenti hanno infatti dimostato come pazienti con anemia sideropenica presentavano ceppi di HP ad aumentata capacità di captazione del ferro e rapida crescita ferro-dipendente.
Esistono vari esami per accertare l’infezione da HP, utili anche per documentare l’efficacia della terapia.
Esofagogastroscopia: consiste nella introduzione di un tubo flessibile nello stomaco, attraverso la bocca. Lo strumento è dotato di un sistema ottico e di un meccanismo per il prelievo (biopsia) di piccole parti della mucosa che riveste questo organo. Questa indagine prevede, nel bambino, l’anestesia. E’ un esame che descrive con precisione le eventuali lesioni e permette di documentare in modo definitivo la presenza di un’infezione da HP. Infatti, nel corso dell’esame è possibile eseguire dei test rapidi per la ricerca del microrganismo e prelevare dei campioni sia per la ricerca dell’HP al microscopio che per la coltivazione in terreni di coltura del materiale raccolto. Ricerca nel sangue degli anticorpi contro l’HP: se una persona viene in contatto con un microrganismo inizia a produrre anticorpi per difendersi dall’infezione e continua a produrli per lungo tempo. Quando l’infezione guarisce o quando viene eliminato il germe che ne era responsabile, la quantità di anticorpi prodotti diminuirà con il passare del tempo.
Nel caso dell’infezione da HP occorrono almeno sei mesi – un anno per evidenziare questa differenza. In altri termini se la cura è stata efficace sarà necessario aspettare molti mesi prima di poter verificare che sia avvenuta una diminuzione della quantità di anticorpi prodotti. In realtà l’interpretazione di queste indagini è più complessa perché varia nel tempo anche il tipo di anticorpi prodotti.
Urea Breath Test: si somministra per bocca dell’urea che viene scissa da uno specifico enzima caratteristico dell’HP. Quando questo germe è presente nello stomaco l’aria espirata dal bambino conterrà i prodotti di degradazione dell’urea somministrata che possono essere misurati da un apposito strumento. E’ un test assolutamente non invasivo (serve solo l’aria che viene espirata), ma necessita di attrezzature costose e di personale specializzato.
Ricerca dell’HP nelle feci: assolutamente non invasivo, è un valido indice della presenza del germe.
Terapia:
Lo schema più utilizzato per la terapia dell’infezione da Helicobacter pylori prevede una settimana di terapia con amoxicillina, claritromicina e omeprazolo (1mg/kg/bid, massimo 80 mg/die), quest’ultimo protratto almeno per una settimana dopo la fine della terapia antibiotica, più a lungo nel caso di ulcera o erosioni mucose (6-8 settimane) e anche cambiando quest’ultimo con la ranitidina dopo le prime sei settimane, fino alla conferma endoscopica della risoluzione delle lesioni mucose.
Questo trattamento si è dimostrato efficace nel 90% dei bambini con gastrite da Helicobacter e il trattamento di due settimane non pare aumentare la risposta. Esistono poi altri schemi di trattamento (sempre in terapia duplice): amoxicillina e sali di bismuto colloidale per 2-4 settimane, o amoxicillina e tinidazolo per 4-6 settimane, ma tali schemi raggiungono percentuali di eradicazione minori (70- 80%). In caso di allergia all’amoxicillina lo schema prevede l’uso della claritromicina+tinidazolo+omeprazolo).